К сожалению, современные дети становятся жертвами пищевой индустрии. Фастфуд, чипсы, сухарики и газированные напитки становятся привычной едой для дошкольников и школьников. Обычные блюда для детей (каши, супы и пюре) уходят на второй план. Всё это приводит к срыву в пищеварительной системе и возникновению гастритов уже в раннем возрасте. Для предупреждения вредного воздействия неправильной еды необходима профилактика.
Сейчас патология желудочно-кишечного тракта нередко встречается среди детей. При этом хронические формы заболеваний преобладают над острыми процессами. За последние 10–15 лет гастриты и гастродуодениты стали выявляться в 2 раза чаще. По данным медицинской статистики, каждый 4-й ребёнок имеет заболевание органов пищеварения. К сожалению, увеличился процент тяжёлых и инвалидизирующих форм.
Вероятность появления патологии желудочно-кишечного тракта возрастает в процессе взросления ребёнка. Это связано с большим количеством факторов риска. Но и в ранние возраста возможны высокие пики заболеваемости.
Патология органов пищеварения может отрицательно сказываться и на развитии других систем организма. Таким образом, нервные заболевания встречаются у 80–90 % детей с поражением желудочно-кишечного тракта, в 40 % случаев страдает носоглотка (хронический тонзиллит), а в 50 % – кости и скелет.
Чтобы избежать неприятных последствий, родители должны уделять внимание профилактике. Предотвратить заболевание всегда легче, чем его лечить.
Основные виды профилактики патологии пищеварительной системы

Главный вид профилактики — первичная. То есть, предупреждение развития болезней. Здесь наиболее важное значение имеет формирование у ребенка привычки питаться правильно.
- Первичная.
Данный вид профилактики направлен на формирование здорового образа жизни и предупреждение появления факторов риска.
- Вторичная.
Этот вид профилактики направлен на выделение детей в группы риска по патологии желудочно-кишечного тракта для исключения развития заболевания. Здесь осуществляется коррекция питания и образа жизни.
- Третичная.
Профилактика направлена на предупреждение обострений заболеваний органов пищеварения у хронических больных.
Главные задачи профилактических мероприятий
- Предупреждение и борьба с факторами риска.
- Активная пропаганда гигиены и здорового образа жизни.
- Своевременное выявление начальных симптомов заболевания, пока патология не перешла в хронический необратимый процесс.
- Диспансеризация (наблюдение под врачебным контролем) и реабилитация (восстановление после болезни) детей с диагностируемым заболеванием желудочно-кишечного тракта.
- Своевременное лечение обострений (рецидивов) заболеваний пищеварительной системы.
Факторы риска по развитию патологии пищеварительной системы
Фактор риска не является непосредственной причиной заболевания, но увеличивает вероятность его возникновения.
Классификация факторов риска:
- Управляемые факторы, т. е. поддающиеся контролю:
Особенности питания:
- Снижение качества традиционных продуктов детского питания приводит к повышению в рационе удельного веса «загрязненной пищи», т. е. содержащей консерванты, ароматизаторы и красители. Также некоторые фрукты и овощи могут попадать на прилавки магазинов из экологически неблагоприятных районов.
- Дефицит животных белков и растительных жиров, витаминов и микроэлементов сопровождается истощением пищеварительной системы.
- Неоптимальный режим питания, особенно в школьном возрасте (еда всухомятку, большие промежутки между приёмами пищи, употребление газированных напитков, сухариков, чипсов во время перекусов).
- Преобладание рафинированных продуктов, подвергнутых промышленной обработке и теряющих полезные вещества (растительное масло, соль, сахар, мука высшего сорта, белый рис и т. д.). Недостаток пищевых волокон в рационе (овощи, фрукты, зелень) приводит к нарушению нормальной работы кишечника и его биоценоза (начинает преобладать условно-патогенная и патогенная флора).
- Искусственное вскармливание на первом году жизни, в особенности низкоадаптированными смесями, нарушает физиологичную работу пищеварительной системы.
Экологические факторы риска:
- Химическое загрязнение пищевых продуктов (сельскохозяйственные яды – пестициды, ионы тяжёлых металлов – ртуть, свинец, олово, цинк, железо и т. д., радиоактивные изотопы, нитраты и др.) и питьевой воды (фенолы, хлор и его соединения, железо и т. д.). Все эти факторы подавляют активность пищеварительных ферментов и ухудшают процессы переваривания. Нарушается нормальная перистальтика. Вследствие угнетения местного иммунитета бактерии и вирусы свободно проникают через желудочно-кишечный барьер.
Инфекционный фактор:
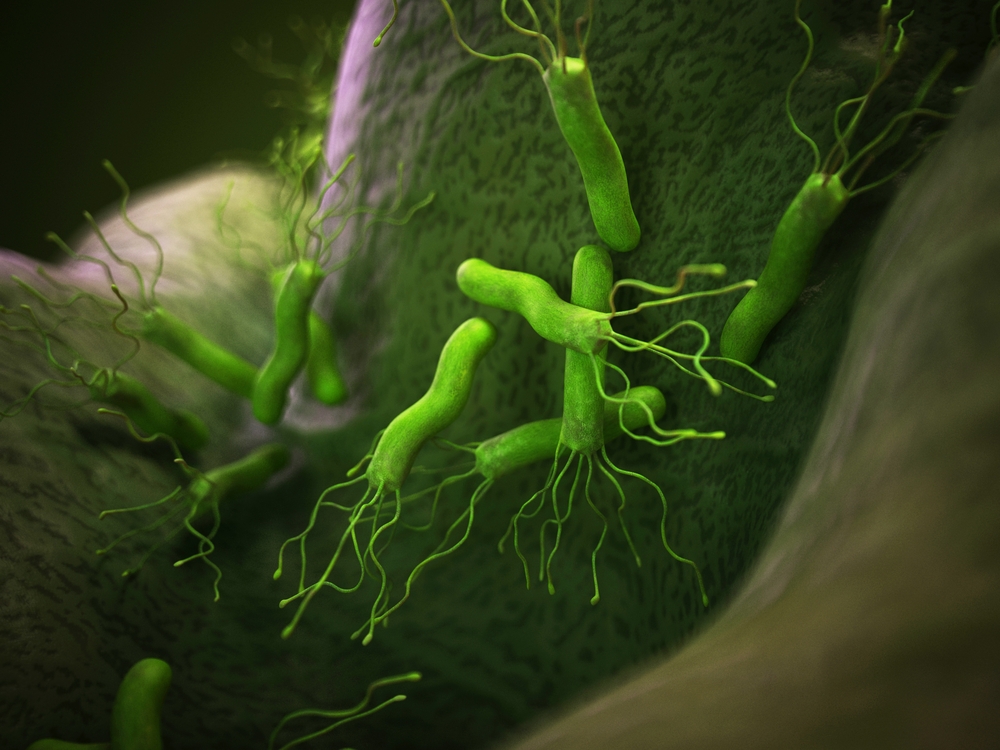
- Helicobacter pylori – спиралевидный микроорганизм, прикрепляющийся к стенкам желудка и двенадцатиперстной кишки и вызывающий воспаление. Чаще всего проявляет себя в условиях сниженного иммунитета. Может вызывать не только гастриты и гастродуодениты, но и эрозивно-язвенные процессы, полипы и даже опухоли. Около 60 % населения инфицированы Helicobacter pylori. У 80 % людей с хроническим гастродуоденитом и у 100 % больных с язвой желудка или двенадцатиперстной кишки выявляется данный микроорганизм. При этом заразиться Helicobacter pylori довольно легко. Загрязненная вода или пища, а также контакт с инфицированным больным (через частицы слюны и мокроты при кашле и чихании). Известны также случаи семейного заражения. При инфицировании одного члена семьи другие заболевают в 95 % случаев (общая посуда и предметы быта, через поцелуи).
- Иерсиниоз – тяжелое инфекционно-токсическое заболевание с преимущественным поражением желудочно-кишечного тракта и выраженной лихорадкой. Заражение происходит через загрязненные овощи, воду. Основные переносчики – мелкие грызуны. Заболевание может вызывать массу осложнений, таких как гепатит, аппендицит, кишечная непроходимость и др.
- Лямблиоз – паразитическое заболевание, вызываемое простейшими – лямблиями – и поражающее преимущественно тонкий кишечник. Заражение происходит через грязные овощи, фрукты, ягоды, а также контактно-бытовым путём (предметы быта и руки). Вследствие инфицирования нарушается работа кишечника (боли в животе, урчание и вздутие, запоры и поносы).
- Цитомегаловирус, герпесвирус, ротавирус. Все эти вирусные инфекции в значительной степени ослабляют иммунную защиту организма, вызывают гиповитаминозы и провоцируют развитие различных заболеваний, в том числе и пищеварительной системы.
- Кишечный дисбиоз – это нарушение нормального соотношения микрофлоры в тонком кишечнике. Приводит к повышенному газообразованию, диарее или запору, непереносимости отдельных продуктов питания. Чаще всего возникает при инфекционно-токсических заболеваниях, паразитарных инвазиях, при ферментной недостаточности, антибиотикотерапии.
Психосоматический фактор:
- У 40–50 % детей заболевания пищеварительной системы развиваются вследствие умственных перегрузок, эмоциональных стрессов и т. д.
Провоцирующие факторы со стороны нервной системы:
- Перинатальная энцефалопатия – поражение головного мозга ребёнка во внутриутробном периоде или во время родов.
- Гипоксия – кислородное голодание головного мозга и всех систем организма новорожденного во внутриутробном или послеродовом периоде.
- Вегетативная дисфункция – нарушение нервно-гуморальной регуляции органов;
- Травмы центральной нервной системы и позвоночника.
- Раннее искусственное вскармливание после рождения ребёнка.
Социальные факторы:
- Материальная обеспеченность семьи (низкий достаток – плохое питание).
- Соблюдение режима дня (как правило, приёмы пищи неадекватны по временным промежуткам).
- Условия жизни ребёнка (несоблюдение порядка, чистоты и гигиены способствуют распространению инфекционных заболеваний).
- Морально-психологический климат семьи (неблагополучие провоцирует стрессовую обстановку).
Медикаментозный фактор:
- Салициловая кислота (аспирин), большие дозы аскорбиновой кислоты, сульфаниламиды, препараты группы нестероидных противовоспалительных средств (анальгин, Нурофен, Найз, индометацин и др.) вызывают раздражение слизистой желудочно-кишечного тракта и при длительном применении провоцируют появление эрозивно-язвенных процессов.
- Ограничение двигательной активности (гиподинамия) приводит к ослаблению мускулатуры и ухудшению моторно-эвакуаторной функции желудка.
Сенсибилизирующий фактор:
- Пищевая аллергия, сопровождающаяся поражением желудочно-кишечного тракта, увеличивает вероятность инфицирования Helicobacter pilori в 100 раз.
Медико-организационный фактор:
- Ориентация врачей на острые инфекционные заболевания желудочно-кишечного тракта с яркой симптоматикой (пропускаются легкие формы патологии с незначительными проявлениями).
- Отсутствие регулярного медицинского наблюдения за детьми из групп риска по заболеваниям органов пищеварения.
- Ограничение доступности для современного врача функциональных методов диагностики (длительные сроки ожидания).
- Отсутствие контроля за учебной, психоэмоциональной и физической нагрузкой школьников.
- Неуправляемые факторы, т. е. неконтролируемые:
Наследственный фактор (коэффициент наследования по заболеваниям желудочно-кишечного тракта составляет 30 %):
- Чаще всего семейная предрасположенность распространяется на гастроэзофагеальные рефлюксы у детей (заброс кислого желудочного содержимого в пищевод вследствие несостоятельности сфинктера) и на избыточную продукцию соляной кислоты (повышенную кислотообразующую функцию желудка).
Психологический фактор (тип личности):
- Лабильная психика, впечатлительность, обидчивость, раздражительность и т. д. способствуют развитию патологии пищеварительной системы.
Половой фактор:
- Чаще болеют девочки, чем мальчики.
Возрастной фактор:
- Основные пики заболеваемости приходятся на 4–5 лет, 6–7 лет и 9–12 лет.
- Специфические факторы (повышают вероятность инфицирования Helicobacter pylori):
- Дети, имеющие наследственную отягощённость по язвенной болезни желудка и двенадцатиперстной кишки, аденокарциноме желудка.
- Дети с синдромом мальабсорбции (нарушенного кишечного всасывания).
- Дети с социальной отягощённостью (тяжёлые материально-бытовые условия, алкоголизм или наркомания родителей и т. д.).
- Часто болеющие дети с упорным дисбиозом кишечника.
- Наличие гастроэзофагеального рефлюкса у детей после 3-месячного возраста провоцирует развитие стойкой патологии пищеварения в старшем возрасте: изжога, отрыжка, икота, неприятный вкус во рту, запах изо рта по утрам, ощущение комка за грудиной.
Профилактические мероприятия
Для детей из группы риска по формированию заболеваний желудочно-кишечного тракта – анализ питания в семье.
Рекомендации врача (педиатр, гастроэнтеролог) по рациональному питанию:
- регулярные и своевременные приёмы пищи не менее 4–5 раз в день;
- увеличение доли животного белка (не менее 50 % от общего рациона), растительный белок – не более 50 %;
- употребление легкоперевариваемых продуктов (мясо кролика, индейки), исключение жирной и тяжёлой для усвоения пищи (мясо утки, гуся, баранина, жирная свинина);
- сыр только с 4 лет;
- фрукты и овощи ежедневно (выводят соли тяжёлых металлов, бактериальные токсины, улучшают перистальтику кишечника, снижают кислотность желудка).
Профилактика школьного гастрита:
- сбалансированное питание (по белкам, жирам, углеводам и килокалориям);
- чередование физической нагрузки и приёмов пищи (физкультура должна быть до начала второго завтрака, 2–3-м уроком в зависимости от класса);
- на ужин легкоусваиваемые продукты (овощи, фрукты, кисломолочная пища);
- нельзя жирные, жареные, солёные и острые блюда;
- исключение психотравмирующих ситуаций в школе – использование перед стрессовым напряжением (экзамен, контрольная работа и т. д.) безопасных успокаивающих (настойки пустырника, валерианы, «Тенотен детский») и улучшающих работу мозга («Глицин») средств, работа с психологом по управлению эмоциями;
Защита слизистой желудка при назначении лекарственной терапии (нестероидные противовоспалительные средства, сульфаниламиды и др.) с помощью применения обволакивающих средств («Фосфалюгель», «Маалокс», «Гевискон», «Алмагель» и т. д.).
Для детей из группы риска по инфицированию Helicobacter pylori:
- улучшение биоценоза кишечника с помощью биопрепаратов, нормализующих микрофлору и улучшающих перистальтику («Линекс», «Бифиформ», «Аципол», «Бифидумбактерин» и др.);
- очищение организма от шлаков, токсинов, аллергенов, назначается щадящее дезинтоксикационное средство («Смекта» – 2–3 курса в год по 3 недели);
- разделение предметов быта в семье с риском заражения Helicobacter pylori (у родственников язвенная болезнь желудка или двенадцатиперстной кишки, аденокарцинома желудка и т. д.) – у ребёнка должна быть индивидуальная посуда, полотенце, средства гигиены.
Для детей из группы риска по гастроэзофагеальной рефлюксной болезни (ГЭРБ):
- Особенности питания:
- Во время приёмов пищи необходимо запивать её водой (снижается кислотность желудка), а вот после еды не рекомендуется.
- После завтрака, обеда и ужина нельзя лежать, бегать и прыгать – ребёнок должен посидеть за столом в течение 10 минут (во избежание рефлюкса).
- За 2 часа до сна рекомендуется использовать в питании следующие продукты и блюда: творог, кисломолочная еда, каши, омлет, овощи.
- Особенности сна: при укладывании ребёнка спать необходимо приподнять головной конец кровати на 10–15 см.
Реабилитация детей с хронической патологией желудочно-кишечного тракта
Основные задачи:
- Предупреждение прогрессирования болезни.
- Увеличение длительности ремиссии (отсутствие обострений), профилактика рецидивов (снижение количества острых клинических периодов).
- Психолого-педагогическая работа по снижению заболеваемости: изменение образа жизни ребёнка, беседы с родителями, улучшение (по возможности) семейных условий, позитивный настрой на здоровье.
Все дети по состоянию здоровья делятся на группы диспансерного учёта:
I группа – здоровые дети (заболевания отсутствуют, нет функциональных отклонений, нормальное физическое и нервно-психическое развитие);
II группа – здоровые дети с какими-либо функциональными отклонениями в развитии органов или систем организма, часто болеющие дети, хроническая патология отсутствует;
III группа – дети, имеющие хронические заболевания в стадии компенсации (нет жалоб, изменения самочувствия, лабораторная ремиссия), обострения редкие (1–2 раза в год в лёгкой форме);
IV группа – дети с хроническими заболеваниями в стадии субкомпенсации (незначительно нарушено самочувствие, могут быть жалобы и морфофункциональные изменения со стороны внутренних органов и систем организма), обострения более частые (3–4 раза в год в среднетяжёлой и тяжёлой форме);
V группа – дети с хроническими заболеваниями в стадии декомпенсации (постоянные рецидивы, прогрессирующее течение с выраженными изменениями со стороны внутренних органов и систем организма).
Особенности диспансерного наблюдения детей с патологией пищеварительной системы

Дети с V группой лечатся до улучшения состояния (переход заболевания из стадии декомпенсации в субкомпенсацию), далее наблюдаются в IV группе.
IV группа диспансерного учёта:
- 1 раз в квартал осмотр педиатром и гастроэнтерологом;
- при гастродуодените, связанном с Helicobacter pylori (при нормальной и повышенной кислотности желудка), обследование на инфекцию проводится через 6–8 недель после лечения;
- фиброэзофагогастродуоденоскопия (ФЭГДС – эндоскопическая процедура по исследованию пищевода, желудка и двенадцатиперстной кишки) – 2 раза в год, при гастрите с секреторной недостаточностью – 1 раз в год;
- pH-метрия (метод определения кислотности желудка) – 1 раз в год;
- общий анализ крови по показаниям.
III группа диспансерного учёта:
- 2 раза в год осмотр педиатром и гастроэнтерологом;
- при гастродуодените, связанном с Helicobacter pylori (при нормальной и повышенной кислотности желудка), обследование на инфекцию проводится 1 раз в год;
- ФЭГДС и рН-метрия – 1 раз в год по показаниям, при гастрите с секреторной недостаточностью – 1 раз в год обязательно.
II группа диспансерного учёта:
- 1 раз в год осмотр педиатром и гастроэнтерологом;
- при гастродуодените, связанном с Helicobacter pylori (при нормальной и повышенной кислотности желудка), обследование на инфекцию проводится 1 раз в год;
- ФЭГДС и рН-метрия – 1 раз в год только по медицинским показаниям.
Реабилитационные мероприятия
ичЛечебно-охранительный режим:
- консультация психолога по управлению эмоциями, мотивация на выздоровление;
- ограничение физических нагрузок: дети с IV группой занимаются лечебной физкультурой, а в школе – в специальной медицинской группе; детей с III группой распределяют в подготовительную физкультурную группу, а со II группой – в основную.
Диета:
- частое дробное питание (5–6 раз в сутки);
- дети с IV группой – при нормальной и повышенной кислотности стол № 1 по Певзнеру, при пониженной кислотности – стол № 2;
- дети с III группой – при нормальной и повышенной кислотности стол № 2 по Певзнеру, при гастрите с секреторной недостаточностью – стол № 15;
- дети со II группой – стол № 15 по Певзнеру;
- длительная диета не рекомендуется.
Медикаментозная терапия:
- дети с IV группой – противорецидивное лечение 1–2 раза в год по 1,5–2 месяца; при нормальной и повышенной кислотности назначаются антациды («Фосфалюгель», «Маалокс», «Гевискон», «Алмагель» и др.) и антисекреторные препараты («Ранитидин», «Фамотидин», «Омепразол» и др.); при гастрите с секреторной недостаточностью назначаются ферменты («Фестал», «Абомин» и т. д.) и стимуляторы желудочной секреции (натуральный желудочный сок, «Плантаглюцид»);
- дети с III группой – противорецидивное лечение 1 раз в год в течение 3–4 недель;
- дети с II группой – лечение только по медицинским показаниям.
Фитотерапия:
- детям с IV группой при нормальной и повышенной кислотности разрешены к применению успокаивающие травы (валериана и пустырник);
- при гастрите с секреторной недостаточностью независимо от группы используют тысячелистник, полынь и листья трилистника.
- используется малой и средней минерализации;
- детям с IV группой при нормальной и повышенной кислотности применяют в подогретом дегазированном (выпустить газы перед употреблением) виде 3 раза в сутки, необходимый объём – 2–3 мл на 1 кг веса ребёнка. Минеральную воду используют за 1–1,5 часа до еды курсами 2–3 раза в год, при гастрите с секреторной недостаточностью – за 20–30 минут до еды на 1–1,5 месяца;
- детям с III–II группой при нормальной и повышенной кислотности назначают 1 раз в год (боржоми, «Славяновская», «Смирновская», «Арзни» и т. д.), при гастрите с секреторной недостаточностью – 1–2 раза в год («Арзни», «Ижевская», «Миргородская», «Минская» и т. д.).
Санаторно-курортное лечение:
- рекомендуется через 3–6 месяцев после обострения (стойкая ремиссия);
- санатории: «Большие соли» (поселок Некрасовское Ярославской области), «Анапа» (Краснодарский край), «Белокуриха» (Алтайский край), «Сестрорецкий курорт» (Санкт-Петербург), «Старая Русса» (Новгородская область), «Озеро Шира» (Красноярский край), санатории Пятигорска (Карелия).
Заключение
Таким образом, профилактика заболеваний органов пищеварения играет значительную роль в предупреждении патологии желудочно-кишечного тракта. Важно, чтобы дети уже с раннего возраста понимали необходимость соблюдения правил гигиены и здорового питания. Это поможет защитить их от многих проблем, связанных с пищеварением. Конечно, наследственность никто не отменял. Семья, в которой родители (или один из родителей) имеет язвенную болезнь желудка или хронический гастрит, ассоциированный с Helicobacter pylori, может стать источником инфицирования ребёнка, вследствие которого возникнет заболевание. Несмотря на это, мамам и папам не стоит расстраиваться раньше времени. При правильном поведении родителей (соблюдение ежедневных гигиенических процедур, разделение предметов быта на индивидуальные для каждого члена семьи, дробное качественное питание) и исключении вредного воздействия факторов риска патологии желудочно-кишечного тракта у ребёнка можно избежать.
Если же этого не случилось и ребенок всё же заболел, то необходимо своевременно обратиться к педиатру или гастроэнтерологу. Ранняя диагностика и лечение помогают полностью купировать острый период и предотвратить хронизацию процесса. При позднем обращении родителей (ребёнок длительное время жалуется на тошноту, изжогу, отрыжку, периодические боли в животе и т. д.) патология переходит в необратимую форму. В таких ситуациях помогают реабилитационные мероприятия, направленные на восстановление функции поражённого органа и профилактику рецидивов.
Родители должны всегда заботиться о здоровье своего ребёнка и никогда не заниматься самолечением. Пусть на первом месте будет профилактика!
Читайте также: