Миастенией называют генетически обусловленное или аутоиммунное заболевание, характеризующееся преходящей слабостью и быстрым развитием утомляемости поперечно-полосатых мышц.
Поперечно-полосатыми, или скелетными, называют мышцы, которые сокращаются по желанию человека, обеспечивают движения. К ним относятся, помимо мышц туловища, мимическая мускулатура, глазные мышцы, жевательные. Сердечная мышца по своей структуре тоже поперечно-полосатая, хотя она и не подвластна произвольным сокращениям.
Мышечная слабость при миастении преходящая – она нарастает в процессе движений и уменьшается в покое (после сна, отдыха). Заболевание может развиться в любом возрасте. Средний возраст начала заболевания – около 7 лет. Чаще страдают девочки. Распространенность болезни достигает 5 случаев на 100 тысяч населения, из них детей – до 15 %.
Причины
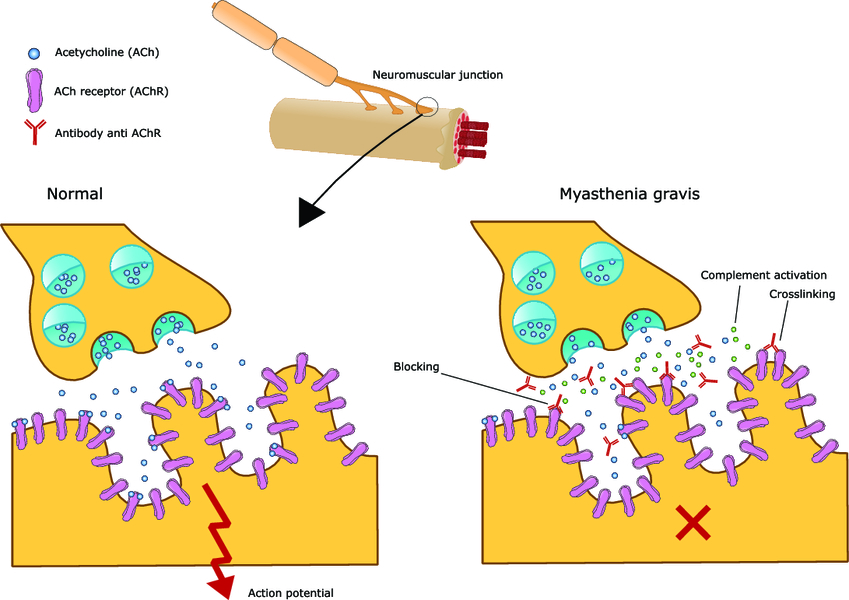
При миастении нарушается передача нервного импульса с нервного окончания на мышечную клетку.
Основной причиной миастении является блок передачи импульса с нервного окончания на мышцу вследствие нарушения синтеза, выделения или прикрепления ацетилхолина (биологически активного вещества для передачи импульса) на рецепторы мышц.
При аутоиммунном процессе вырабатываются антитела к ацетилхолиновым рецепторам мышц, которые и вызывают нервно-мышечный блок, прекращают передачу импульса.
Причиной возникновения миастении может стать:
- наследственная передача болезни с разным типом наследования (аутосомно-доминантным или аутосомно-рецессивным);
- увеличение (гиперплазия) или опухоли тимуса, то есть вилочковой железы (центрального органа иммунной системы);
- системные заболевания;
- инфекционные болезни;
- гормональные нарушения;
- поражения двигательных нейронов.
Миастения по распространенности мышечного поражения может быть:
- генерализованной;
- локальной (глазной или глоточно-лицевой);
- скелетно-мышечной.
Она может развиваться с нарушением сердечной функции и дыхания или без них. Локальные формы у детей отмечаются в 12 % случаев. Протекают они тяжелее, чем у взрослых. Наиболее тяжелой является генерализованная форма.
У детей различают такие виды миастении:
- врожденная (встречается очень редко);
- неонатальная, или ранняя детская;
- ювенильная (приобретенная) – наиболее распространена, развивается чаще у девочек в период полового созревания.
Преходящий миастенический синдром, или неонатальная миастения, развивается у 10-20 % новорожденных, матери которых болеют миастенией. Это обусловлено преодолением плацентарного барьера материнскими антителами к ацетилхолиновым рецепторам. Проявления миастенического синдрома у таких детей отмечаются на протяжении от 1,5 месяцев до 2 лет.
Миастенический синдром может отмечаться при некоторых состояниях и заболеваниях:
- гипер- и гипотиреоз (повышение или понижение функции щитовидной железы);
- полиомиелит;
- ботулизм;
- снижение (при болезни Аддисона) или повышение (при болезни Иценко-Кушинга) функции коры надпочечников;
- передозировка антибиотиков группы аминогликозидов или фторхинолонов.
Симптомы
Врожденная миастения выявляется у детей уже после рождения, хотя еще на этапе внутриутробного развития можно заметить слабую активность плода.
После рождения младенца проявлениями болезни являются:
- слабый плач;
- затруднение сосания;
- нарушение глотания;
- глазодвигательные нарушения;
- затрудненное дыхание;
- снижение рефлексов.
Из-за нарушения дыхания этот вид миастении у детей часто является причиной летального исхода.
Неонатальная миастения чаще проявляется поражением глазных мышц и дыхательной мускулатуры. Младенец после рождения очень слаб, малоподвижен. В процесс могут вовлекаться жевательные или мимические мышцы. Течение чаще легкое, но возможно прогрессирование болезни с развитием среднетяжелого течения и даже тяжелого. При правильном лечении имеет благоприятный исход.
Первыми проявлениями ювенильной миастении являются:
- ограничение движений глазами;
- возможно косоглазие, двоение в глазах;
- нистагм (непроизвольные подергивания глазных яблок);
- нарушение функции жевательной мускулатуры;
- затруднение глотания;
- поражение мимических мышц (лицо перестает выражать эмоции);
- птоз (опущение) век: одно- или двусторонний;
- неподвижность взгляда;
- невнятная речь.
Все эти симптомы особенно четко заметны вечером – проявляется усталость мышц. Глазные мышцы восстанавливают свои функции после короткого отдыха. Для других мышц необходим более продолжительный отдых.
Вначале может появиться только один признак, а в последующем могут развиваться и другие симптомы. В зависимости от локализации мышечных нарушений различают глазную форму болезни, глоточно-лицевую, скелетно-мышечную.
Наиболее тяжело протекает генерализованная форма ювенильной миастении с поражением мышц всего тела – головы, шеи, конечностей, туловища. Проявлениями ее являются сбои дыхания, сердечной деятельности, нарушение координации движений. Значительная утомляемость мышц отмечается после физической нагрузки у подростков.
Поражение мышц глотки и лица вызывает не только отсутствие мимики, а и нарушение глотания, неподвижность языка и неба, что приводит к нарушению речи, гнусавости, изменению артикуляции даже в конце продолжительного разговора.
Диагностика
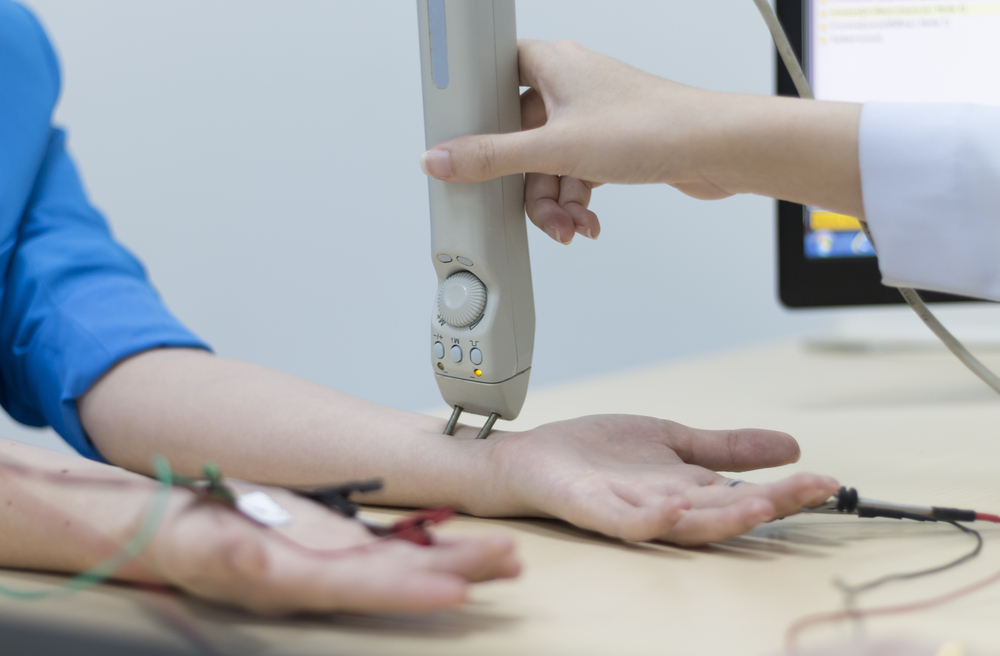
Главной задачей является выявление патологической утомляемости мышц, позволяющей заподозрить миастению.
Для подтверждения диагноза проводятся дополнительные исследования:
- прозериновая проба (определение силы мышц перед и после введения в мышцу прозерина);
- сцинтиграфия вилочковой железы;
- КТ или МРТ грудной клетки (для диагностики патологии тимуса) и головного мозга (для выявления поражения гипоталамо-гипофизарной зоны);
- электромиография для выявления снижения силы мышц после нагрузки;
- серологический анализ крови для выявления антител к ацетилхолиновым рецепторам.
Прозериновая проба служит подтверждением миастении, если через полчаса после введения прозерина миастенические симптомы полностью исчезают или их выраженность уменьшается. Сложнее всего диагностировать у детей локальные формы миастении.
Лечение
Лечение миастении может быть консервативным и оперативным.
В качестве консервативного лечения основным является применение антихолинэстеразных препаратов (прозерин, Калимин, Оксазил) в индивидуально подобранной дозировке, которая зависит не только от возраста и формы болезни, а и от результатов пробы с прозерином. Она помогает оценить степень компенсации после введения препарата и выявить его побочные эффекты.
При выборе разновидности антихолинэстеразного препарата врач учитывает фармакокинетику каждого из них:
- прозерин вводится подкожно, действие его начинается спустя 20 минут, с максимальным эффектом примерно через полчаса и длительностью около 3 ч.;
- Калимин для внутреннего приема действует спустя 40-90 мин. и на протяжении 5-6 ч.;
- Оксазил (в таблетках) – действие начинается через 45 минут и продолжается до 6-8 ч.
При миастении с нарушением глотания может использоваться комбинация препаратов: за полчаса до приема пищи вводится прозерин, а через час – Калимин с его продолжительным эффектом.
При передозировке антихолинэстеразных препаратов возможно возникновение холинергического криза, симптомами которого будут:
- сужение зрачков;
- повышение слюновыделения;
- замедление пульса;
- приступообразные боли в животе;
- понос;
- рвота;
- затруднение дыхания из-за бронхоспазма;
- возбуждение ребенка.
В тяжелых случаях передозировки возможны судороги и летальный исход. Родители должны знать о возможных побочных эффектах препаратов и внимательно следить за состоянием ребенка.
Криз может развиваться медленно. При этом в течение нескольких дней отмечается бледность, мраморность кожи, холодные на ощупь конечности. При возникновении симптомов холинергического криза следует без промедления вызвать скорую помощь и госпитализировать ребенка.
Наоборот, при недостаточной дозе антихолинэстеразных препаратов может развиться миастенический криз, при котором ухудшение состояния ребенка связано с усилением симптомов миастении. В лечении используются более высокие дозировки препаратов.
Компонентами консервативной терапии при миастении также могут быть:
- Глюкокортикостероиды (преднизолон и др.) – применяются при тяжелой форме болезни. При этом необходимо принимать препараты калия. И кортикостероиды, и калий усиливают действие антихолинэстеразных препаратов, поэтому их дозы уменьшаются во избежание развития холинергического криза.
- Метод энтеросорбции (с помощью Полифепана), который способствует улучшению нервно-мышечной передачи импульса.
- Используется также плазмаферез, при проведении которого удаляются антитела к ацетилхолиновым рецепторам.
- Иммуноглобулины (Пентаглобин, Интраглобин) для введения в вену.
- Цитостатики (Азатиоприн, Метотрексат) в случае неэффективности гормональной терапии и антихолинэстеразных препаратов.
Оперативное лечение при тяжелой и среднетяжелой миастении у детей – это удаление вилочковой железы (тимэктомия). Эффективность этого метода (улучшение или выздоровление) достигает 70-80 %.
Операция показана при наличии опухоли или кисты в вилочковой железе, при непереносимости или недостаточной эффективности антихолинэстеразных препаратов. На результативность оперативного лечения влияет продолжительность заболевания. При длительности болезни менее 5 лет улучшение после тимэктомии отмечается у 98 % детей.
При неоперабельных опухолях тимуса может применяться лучевая терапия.
Родители также должны знать, что некоторые лекарственные средства могут ухудшать течение миастении.
К таким препаратам относятся:
- антибиотики (тетрациклины, фторхинолоны, аминогликозиды и др.);
- мочегонные;
- обезболивающие;
- противосудорожные;
- слабительные;
- нейролептики;
- транквилизаторы.
Поэтому нельзя (очень опасно!) заниматься самолечением какой-либо патологии у детей с миастенией.
Больному ребенку противопоказаны физические нагрузки, продолжительное пребывание на солнце. Занятия, требующие затраты энергии и сил, лучше выполнять утром, после достаточного отдыха, в период активности.
Питание

В случае поражения жевательной мускулатуры и при нарушении глотания у ребенка следует позаботиться о правильном питании и выборе продуктов. Если во время приема пищи развивается усталость жевательных мышц, то следует предусмотреть более частое кормление малыша с интервалами для отдыха мышц, чтобы избежать развития гипотрофии (недостаточного питания, отставания в весе от возрастных норм).
При поражении мышц, обеспечивающих глотание, прием пищи ребенком должен происходить обязательно в присутствии взрослых. Родители должны уметь оказывать немедленную помощь (прием Геймлиха) в случае поперхивания пищей.
Порядок действий члена семьи при оказании помощи таков:
- Если ребенок маленький, то его быстро укладывают на руку оказывающего помощь (лицом на ладонь, ножки малыша по обе стороны предплечья, ось тельца несколько наклонена книзу).
- Ладонью другой руки нужно похлопывать по межлопаточной области ребенка, пока кусочек пищи не окажется в ладони.
- Если эффект не достигнут, то ребенка укладывают на спину на твердой поверхности. Взрослый встает на колени в ногах ребенка и средними и указательными пальцами рук активно надавливает на живот малыша в подложечной области (между реберными дугами и пупком) по направлению кверху к диафрагме (без сдавливания грудной клетки).
При поперхивании старшего ребенка следует встать у него за спиной (или уложить его на спину в случае потери сознания) и обхватить его руками. Одну свою руку сжать в кулак и положить на живот в подложечной области. Накрыв кулак ладонью другой руки, быстрыми толчкообразными движениями несколько раз надавливать на живот по направлению вверх.
Если дыхательные пути не удалось освободить и дыхание не восстановилось, следует оказывать реанимационные мероприятия (искусственное дыхание методом «рот в рот» и массаж сердца) до приезда скорой помощи.
При выборе продуктов питания для ребенка с миастенией следует обеспечить поступление калия в организм – он улучшает сократительную способность мышц и усиливает действие лекарственных средств при миастении.
Источниками калия могут служить:
- бананы;
- изюм;
- дыня;
- апельсины;
- авокадо;
- печеный картофель;
- красная фасоль и чечевица;
- тыква;
- пастернак;
- брюква.
Не менее важно обеспечить поступление в организм кальция, который участвует в сократимости мышц, повышает возбудимость нервных волокон и укрепляет костную ткань, предотвращая переломы (дети с миастенией более подвержены травматизму).
Кальций содержат:
- молочные продукты;
- капуста (белокочанная и цветная);
- чечевица и спаржа;
- желтки яиц;
- инжир;
- орехи.
В рацион ребенка необходимо включать продукты, содержащие фосфор, который не только будет способствовать усвоению кальция, но и поможет сберечь энергию в клетках.
К фосфорсодержащим продуктам относятся:
Вредными при миастении являются продукты, содержащие магний, который вызывает расслабление мышц:
- брокколи;
- кунжут;
- белая фасоль;
- рыба (морской окунь, камбала, треска, карп, скумбрия);
- креветки;
- сушеные абрикосы;
- малина;
- ежевика;
- шпинат.
При лечении кортикостероидами рекомендуется ограничить употребление соли.
Противопоказано употребление продуктов с мочегонным действием, так как они способствуют выведению из организма калия и кальция.
К таким продуктам относятся:
- зеленый чай;
- помидоры;
- огурцы;
- свекла;
- морковь;
- арбузы;
- спаржа;
- редис;
- брюссельская капуста;
- фенхель;
- одуванчик;
- крапива.
При поражении жевательных и глотательных мышц следует готовить для ребенка мягкие продукты, резать пищу небольшими кусочками, которые легче прожевать. Для облегчения глотания можно запивать пищу водой.
Подростки должны знать о категорическом запрете на употребление алкогольных напитков и курение.
Резюме для родителей
Миастения является тяжелым заболеванием, которое может развиваться постепенно. Эффективность лечения зависит от сроков его диагностики. Поэтому заметив утомляемость малыша, лучше проконсультироваться с детским неврологом, а не объяснять мышечную слабость ребенка нежеланием что-либо делать.
Диагностика миастении может потребовать углубленного обследования, консультации многих специалистов. Лечение заболевания зависит от его формы и степени выраженности симптомов.
Познавательное видео о миастении:
Читайте также: